voorbeeld
een 32-jarige vrouw presenteerde aan Dr. David L. Helfet op de HSS orthopedisch Trauma Service, 3 dagen na de natuurlijke vaginale bevalling (van haar tweede kind) in een buitenziekenhuis. De bevalling van haar eerste kind was ongecompliceerd. De tweede zwangerschap en bevalling waren ook ongecompliceerd. Ze kreeg peripartum, epidurale anesthesie voor pijnbeheersing en de bevalling werd niet verlengd (ongeveer 60-90 minuten). De pasgeborene was gezond en groot (10 lbs, 22,5 inch)., Dertig minuten na de bevalling ervoer de patiënt plotseling ernstige pijn over haar schaambeen en onderrug met pijn die naar beneden uitstraalde in het linkerbeen. Ze leed geen bijkomende verwondingen aan de buik-of urogenitale organen of zenuwwortels en conservatieve behandeling werd gestart met een bekkenbinder, bedrust en analgesie. Ze was beperkt tot transfers van bed naar rolstoel en gaf een subjectieve pijnscore van 10 op 10. Ze was niet in staat om mobilisatie of gedeeltelijk gewicht dragen met krukken of rollator tolereren. Ze werd doorverwezen naar de Dr., Helfet voor definitieve zorg voor bekkenletsel en bijbehorende pijnsymptomen na de bevalling.
Diagnostische work-up standaard röntgenfoto van het bekken, het aantonen van een verbreding van het bekken schaambeen van 9 cm en een opening van beide sacro-iliacale (SI) gewrichten posterior. Een CT-scan met behulp van 2 mm thin cut techniek werd uitgevoerd om de achterste bekkenring en SI gewrichten te evalueren. De CT-scan toonde bilaterale sacro-iliacale gewrichtsstoornissen aan. Bovendien, een MRI-scan gedocumenteerd verstoring van de bekkenbodem en uitgebreide hematoom., Beeldvormingsstudies toonden een onstabiele bekkendislocatie met significante symphyseale verbreding en verstoring van het achterste bekken gelijk aan een APC III, of tegel Type C bekkenschade. Open reductie en interne fixatie (ORIF) van de schaambeensymfyse werd uitgevoerd met plaatsing van een voorgevormde 5-gaats 3,5 mm bekkenreconstructie plaat en schroeven. Anatomische reductie en stabilisatie van SI gewrichten werden uitgevoerd met behulp van bilaterale posterieure Ilio-sacrale schroef arthrodese. Onder fluoroscopische controle werden bilaterale enkele 7,3 mm gekanuleerde schroeven percutaan in het lichaam van S1 ingebracht., De perioperatieve koers was onopvallend. Ze volgde regelmatig op en rapporteerde progressieve vermindering van pijnsymptomen. De SI schroeven werden verwijderd op 2 jaar als gevolg van milde radiografische bewijs van schroef los te maken. Ze keerde 2,5 maanden na het verwijderen van de hardware terug en rapporteerde volledige pijnverlichting in het bekken en terugkeer naar pre-blessure activiteiten.
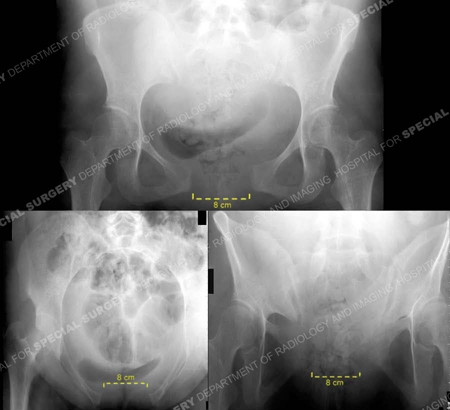
Bekkenzicht 3 dagen na vaginale bevalling. Anteroposterior, inlaat, en uitlaat uitzicht (tegen de klok in) tonen scheiding van de symphysis pubis., De symphysis is 9,5 cm gescheiden en de sacro-iliacale gewrichten zijn verbreed. Het linker si-scharnier toont verplaatsing van 9 mm, en de rechter 8 mm in breedte. Er zijn geen breuken gevonden.
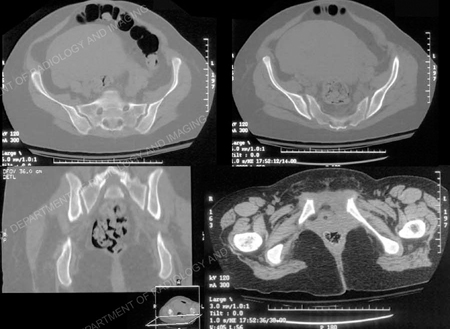
CT onderzoek van het bekken werd uitgevoerd 3 mm aaneengesloten axiale secties. Aanvullende sagittale en coronale geformatteerde beelden werden ook verkregen (gedeeltelijk getoond). CT bevindingen omvatten symphysis diastase van 9,5 cm en verbreding van beide SI gewrichten., Het linker SI-gewricht vertoont een verbreding van 9 mm, het rechter SI-gewricht 8 mm met posterieure subluxatie wijst op verstoring van het gehele rechter sacro-iliacale gewricht. Een haarscheurtje fractuur wordt opgemerkt als gevolg van de rechter schaambeenbeenbreuk.
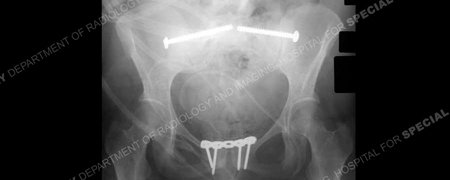
onmiddellijke postoperatieve radiografische anteroposterior x-ray die een anatomische reductie van symphysis pubis en symphysiodese met behulp van anterieure plating aantoont. SI gewrichtsreductie en artrodese met behulp van 7,3 mm gekanuleerde schroeven zijn bilateraal uitgevoerd.,
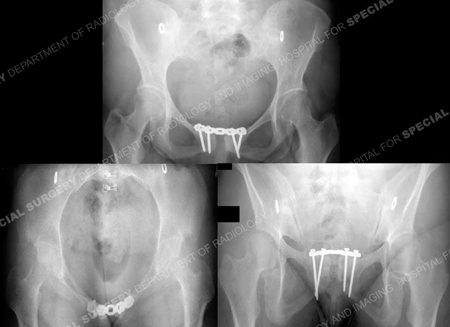
de patiënt keerde na 25,5 maanden na de eerste operatie (en 2,5 maanden na het verwijderen van de hardware) terug met uitstekende klinische en radiografische resultaten, waaronder een terugkeer naar fysieke activiteit vóór het letsel.